Микросклеротерапия
Содержание:
- Перед склеротерапией
- Склеротерапия или хирургическое вмешательство
- Виды склеротерапии
- После склеротерапии
- Склеротерапия – отличное средство от варикоза на ногах!
- Вопросы пациентов о современных методиках лечения варикозной болезни
- Что такое пенное склерозирование вен?
- Опасность ретикулярного варикоза
- Лечение в отделении сосудистой хирургии
- В чем основные отличия Ульфит-терапии от других методик избавления от лишнего жира?
- Этапы медикаментозного склерозирования
- Удаление сосудистых звездочек
- Показания и противопоказания к склерозированию
- Подготовка к процедуре
- Хирургические вмешательства
- Антицеллюлитные процедуры
- Этапы ультразвукового склерозирования
- Боли в спине у беременных со сколиозом
Перед склеротерапией
- обязательно сообщите врачу, если вы принимаете гормональные препараты (контрацептивы, эстрогены и др.);
- прекратите прием аспирина, трентала, ибупрофена и других противовоспалительных препаратов за 2 суток перед лечением. Эти лекарства могут повысить кровоточивость тканей и увеличат риск образования синяков;
- не следует употреблять алкоголь и курить в течение 2 суток до и после склеротерапии;
- накануне склеротерапии не следует проводить эпиляцию, использовать лосьоны, кремы;
- примите гигиенический душ, вымойте ноги обычным или антибактериальным мылом;
- на лечение приходите в удобной, просторной одежде и обуви;
- за 1,5 часа до склеротерапии целесообразно неплотно поесть. Склеротерапия является безболезненной лечебной процедурой. Для ее выполнения используют специальные тонкие иголки или микрокатетеры (тонкие трубочки с иглами тоньше человеческого волоса).
Современные склерозанты абсолютно безопасны и обладают анестезирующим действием, поэтому их введение может сопровождаться лишь небольшим чувством жжения. Если во время лечения у вас возникли какие-либо неприятные ощущения (боль, тошнота, головокружение и др.), немедленно сообщите врачу.
Склеротерапия или хирургическое вмешательство
Склеротерапия имеет ряд преимуществ над хирургическим устранением варикоза:
- во-первых, склеротерапия — атравматичная процедура, после нее не нужна специфическая реабилитация. Во время проведения склерозирования вен не нужен наркоз, отсутствуют кровотечения, болезненные ощущения;
- во-вторых, риски возникновения серьезных побочных эффектов после склеротерапии сведены к минимуму;
- в-третьих, в некоторых случаях, результат от процедуры пациент может увидеть сразу после процедуры;
- И в-четвертых, склеротерапия приятно отличается по стоимости от хирургического вмешательства. Избавиться от варикоза данным методом могут люди с разными финансовыми возможностями.
Виды склеротерапии
В практике Международной клиники Медика24 применяется два типа склерозантов — жидкие и мелкопенные.
Жидкие препараты, попадая в сосудистое русло, растворяются в плазме крови и склеивают сосуды. Это классическая методика, которая подходит для устранения средних, мелких вен, включая капиллярные телеангиэктазии.
Вместо обычного растворимого склерозанта может быть использован мелкопенистый препарат. Эта технология называется foam-foam. С ее помощью можно склерозировать даже крупные варикозные вены и узлы, причем как поверхностные, так и внутренние (например, прямой кишки при геморрое).
Пенистые препараты имеют ряд преимуществ. Поскольку они не растворяются в крови, их концентрацию и объем можно значительно уменьшить при таком же эффекте.
Пенистый склерозант не распространяется далеко, что позволяет лучше контролировать область проведения процедуры. Именно мелкопенная склеротерапия обычно применяется в качестве вспомогательного метода при проведении флебэктомии, чтобы прекратить кровоток в вене, подлежащей удалению.
Пенистый препарат обеспечивает лучший контакт с сосудистой стенкой, что значительно повышает эффект процедуры и расширяет возможности склеротерапии.
Обычно для создания пены используется углекислый газ, который растворяется в крови в десять раз быстрее кислорода. Но это может быть и воздух. В любом случае, пенистые склерозанты совершенно безвредны и безопасны.
Для склерозирования мелких сосудов врач делает инъекции, точность которых контролирует визуально. При склеротерапии крупных варикозных вен используется УЗИ-контроль (ультразвуковая допплерография сосудов). Этот метод называется эхосклеротерапией.
Для введения склерозирующего препарата в крупные вены может потребоваться создание катетора и местная анестезия.
Эндовазальная лазерная коагуляция иногда рассматривается как разновидность склеротерапии, хотя для нее используется не химический препарат, а лазерное излучение. И в результате процедуры происходит не склеивание, и заваривание варикозных сосудов посредством термического воздействия.
После склеротерапии
- по окончании склеротерапии на ногу накладывают специальный эластический бинт (средней растяжимости) или надевают компрессионный чулок (2-го функционального класса), которые следует носить круглосуточно в течении 1, 2 или 3 суток, и ежедневно, снимая бинты или чулок на ночь, — 3 дня, 1 или 3 недели (определяется врачом);
- необходимо в течение 10-30 минут походить;
- помните, что в состав препарата входит спирт, поэтому после склеротерапии не следует садиться за руль;
- не ограничивайте физическую активность. Ежедневно не менее 1 часа ходите пешком; — избегайте длительное время стоять или сидеть;
- в течение 2 недель не принимайте горячих ванн и 1,5-2 месяца не посещайте сауну и баню;
- в первые 3 суток после склеротерапии не следует заниматься аэробикой, гимнастикой и на велотренажере.
Помните, что склеротерапия не всегда гарантирует пожизненное выздоровление и в последующем может потребоваться повторное лечение. Лучшим средством профилактики рецидива заболевания является постоянное использование специальных профилактических или лечебных колготок.
Склеротерапия – отличное средство от варикоза на ногах!
Склеротерапия стала все чаще появляться в московских клиниках. Действительно, она:
- популярна,
- эффективна,
- безопасна.
Это – прекрасное средство от варикоза на ногах. Данная процедура подразумевать введение специфического лекарственного средства в больную вену. Если соблюдены определенные условия, этот склерозант вену практически «пломбирует». Со временем она и вовсе исчезнет
Действие данной процедуры продолжается в течение длительного времени. Иногда она обеспечивает приличный косметический эффект даже пожизенно. Достаточно просто ообратиться за помощью к одному из наших враче-флеболов. Они обязательно подберут курс лечения.
Наши конкурентные преимущества и лучшее средство от варикоза на ногах
Склеротерапия – отличный способ капиталовложения. Набравшись немного терпения и мужества, вы получите отличные ножки: стройные, легкие, способные перемещаться на большие расстояния. Обратившись к врачу, надо поставить его в известность обо всех имеющихся на данный момент хронических заболеваниях, инфекциях и так далее.
Далее флеболог порекомендует вам оптимальное для вас средство от варикоза на ногах. Он обязательно поможет вам подготовиться, пройти через все обследования, а затем вернуться к обычной, повседневной жизни. Вы обязательно получите подробную инструкцию, относительно того, как вести себя после операции. С нашей помощью вы обязательно вернетесь к активной жизни!
Вопросы пациентов о современных методиках лечения варикозной болезни
Уважаемая Юлия! Современное эндоваскулярное лечение варикозной болезни при помощи лазера, это довольно комфортный и безболезненный процесс. Инъекции анестетика производятся тончайшими иглами и болезненные ощущения минимальны.
Уважаемая Ирина! Современное эндоваскулярное лечение варикозной болезни проходит при помощи проколов под местной анестезией. Болевые ощущения минимальны. Наркоз в данной ситуации не актуален.
Уважаемая Дарья! Современная операция при варикозном расширении вен нижних конечностей практически безболезненна. Избавиться от вен при помощи инновационных методик не больший стресс, чем посетить стоматолога.
Уважаемая Марина! В настоящее время для лечения варикозной болезни самыми современными и эффективными являются инновационные эндоваскулярные вмешательства. Перевязки проколов кожи осуществляются два-три дня. Через 3-5 дней пациенты возвращаются к привычной жизни в полном объёме.
Уважаемая Елена! Инновационное эндоваскулярное лазерное лечение варикозной болезни проводится под местной анестезией. Чаще всего данная манипуляция не сопряжена с болезненностью, а в руках опытного специалиста практически всегда проходит без какой-либо боли.
Что такое пенное склерозирование вен?
Эта операция выполняется без надрезов на коже и других действий, которые оставляют на ногах заметные следы. Так что никаких шрамов и рубцов.
Врач вкалывает в больные вены склерозант — вещество в пенообразной форме. Препарат разрушает венозные стенки. В результате сосуды сужаются, а кровообращение в них прекращается. Дальше флеболог надевает на пациента компрессионный трикотаж, чтобы удерживать вены закрытыми.
Отметим — операция не лечит варикоз. Только устраняет вздутые вены. Позже факторы риска могут вызвать расширение других сосудов. Поэтому операция не защищает от будущих, возможных проблем с венами, а профилактика заболевания очень важна после терапии.
Пенное склерозирование вен нижних конечностей — улучшенная версия обычной склеротерапии. Эти операции различаются формой склерозанта. Препарат в виде пены более эффективен для вен большого диаметра, поскольку лучше заполняет сосуды.
Успех лечения зависит от пациента. Да, врач проводит процедуру, но о заживлении разрушенных вен заботиться будете вы
Поэтому важно выполнять все предписания. Иначе кровообращение в больных сосудах восстановится, а склерозирование окажется напрасным
Впрочем, сначала нужно убедиться, что эта операция для вас подходит. Её назначают не всем.
Опасность ретикулярного варикоза
Во многих случаях больные не обращают внимания на сосудистые звездочки и не спешат к врачу. Симптоматики практически нет, поэтому женщины списывают видимость вен на косметический дефект.
Если не начать лечение на начальной стадии, разовьется клапанная недостаточность глубоких магистральных вен. Особенно опасен ретикулярный варикоз притоков БПВ. Большая подкожная вена проходит вдоль медиальной стороны ног и соединяется с бедренной веной. По мере деформации клапанов БПВ развивается варикозная болезнь.
При длительном игнорировании проблемы сосудистая сеточка углубляется и усиливается риск трофических язв.
Лечение в отделении сосудистой хирургии
Сосудистые патологии затрагивают преимущественно части тела, расположенные наиболее удаленно от источника питания – то есть, сердца. По этой причине подавляющее большинство поражений сосудов приходится на нижние конечности.
Ответственный пациент должен обращаться к сосудистым хирургам и флебологам при первом обнаружении симптомов болезни. Длительно протекающие облитерирующие и окклюзионные поражения вен или артерий чреваты тяжелыми осложнениями, вплоть до утраты конечностей и вынужденной иммобилизации с инвалидностью.
Комплексное лечение нижних конечностей в отделении сосудистой хирургии включает в себя:
- Проведение планового или экстренного хирургического вмешательства с разными целями (растворение тромбов, удаление атеросклеротических бляшек, искусственное расширение просветов сосудов, замена пораженного сосуда и т.д.);
- Консервативное (медикаментозное) лечение с целью ускорения восстановления пациента после перенесенной операции, а также профилактики дальнейших осложнений и / или рецидивов;
- Реабилитационные мероприятия (подбор актуальных физиопроцедур);
- Динамическое наблюдение за состоянием пациента.
Современная сосудистая хирургия предлагает вниманию пациентов множество малоинвазивных и атравматичных методик, равных или превосходящих по результативности полноценные устаревшие операции.
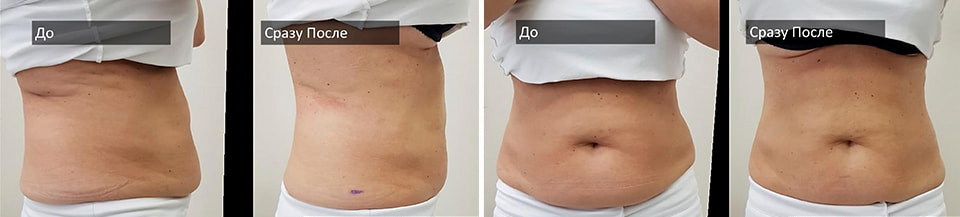
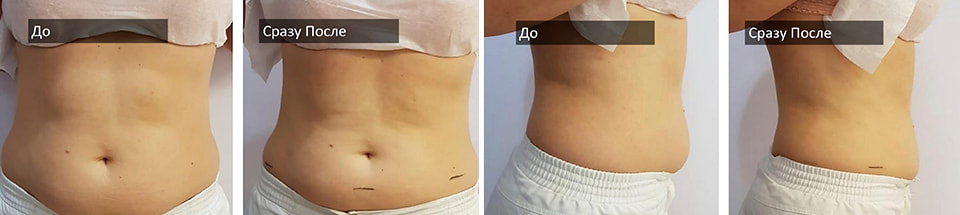
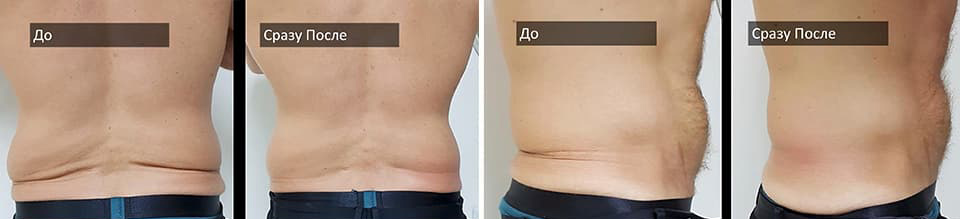
В чем основные отличия Ульфит-терапии от других методик избавления от лишнего жира?
Липосакция
Это – полноценная хирургическая операция по удалению лишнего жира из организма. С ее помощью, действительно, можно ждать впечатляющих результатов. Но не сразу, с спустя 1-2 месяца, после того, как спадет отек в местах воздействия и организм перестроится на новый лад.
Соответственно, как и у любой операции, у липосакции существует свой восстановительный период. Придется придерживаться определенных ограничений, какое-то время находиться дома – брать отпуск.
При проведении липосакции существует опасность повреждения подкожных кровеносных и лимфатических сосудов, что чревато возникновением в кожных покровах сосудистых звездочек. Помимо косметических недостатков возможны и осложнения более серьезного характера. Например, образование тромбов. Липосакцию не рекомендовано делать на передней поверхности бедер, в области плеч и предплечий, на икрах и спине.
Ульфит-терапия проводится без какого-либо кардинального вмешательства в организм. Процедура полностью безболезненная, проводится под аппликационной анестезией, не требует реабилитационного периода. То есть сразу же после процедуры можно заниматься необходимыми делами.
Не нужно и ждать несколько недель или месяцев до проявления результатов. В день проведения процедуры вы с легкостью наденете любимое платье, которое до этого трещало по швам, вызывая депрессию.
Криолиполиз
Довольно популярная процедура разрушения жировых клеток при помощи воздействия холодом. Проводится она при помощи специальных аппаратов. Их манипулы захватывают жировую складку и охлаждают ее до минус 5-8 градусов. Ткани, где нет жировых отложений, не затрагиваются,то есть процедура безопасна. И после нее нет реабилитационного периода.
Но выраженный результат похудения придется ждать не менее 3 месяцев. К тому же, воздействие холодом можно проводить не чаще чем раз в три месяца.
Инъекционный липолиз. Это растворение жировых клеток при помощи специальных лекарственных препаратов. Разрушаясь, они выводится через лимфатическую систему.
Такой вид липолиза применяется давно и доказал свою безопасность. Но он может бороться только с незначительными отложениями жира. Тем же из пациентов, у кого есть значительные жировые складки, эта процедура не показана. Эффекта она не даст.
Но даже для того, чтобы справиться с небольшим количеством жира, скажем, на подбородке, нужно пройти не менее 5-6 процедур. Проведение 1-2 инъекций не дает ощутимого результата.
Сменные картриджи Ульфит позволяют работать с разной толщиной жировых отложений и их расположением, за один раз убирая до 40% жира, что идентично уменьшению объемов тела до 5-8 сантиметров.
Этапы медикаментозного склерозирования
Пациент перед вмешательством проходит необходимое обследование (аноскопия, ректороманоскопия), а также консультируется со своим хирургом о выборе метода лечения. За день до процедуры необходимо воздержаться от грубой, трудно перевариваемой пищи и очистить свой кишечник слабительными средствами или клизмами.
Сама процедура выполняется следующим образом:1. Исходное положение пациента – на кушетке на левом боку, с приведенными к животу коленями.2. Для смазки и легкой анестезии в прямую кишку вводят небольшое количество геля с анестетиком, а затем вставляют аноскоп, в просвет которого выводятся геморроидальные узлы.3. Иглу шприца со склерозантом вводят минимум на 0.5 см выше зубчатой линии. Это оптимальное место, т.к. именно здесь располагается граница слизистой и кожи, что определяет дальнейшую чувствительность после манипуляции. Вводится 1.5-2.0 мл склерозанта в каждый узел.4. После извлечения иглы из узла место инъекции сдавливают на 1-2 минуты марлевым тампоном, чтобы избежать кровотечения из геморроидального узла, а затем марлевый тампон удаляют.
Удаление сосудистых звездочек
Существует три основных способа удаления сосудистых звездочек на ногах:
- склеротерапия варикознорасширенных притоков большой подкожной вены и малой подкожной вены;
- микропенная склеротерапия;
- лазерная коагуляция.
Основным методом лечения является склеротерапия. Метод заключается во введении в лопнувшие сосуды жидкого склерозанта, который приводит к исчезновению нежелательного образования. Данная манипуляция абсолютно безболезненна, выполняется в процедурном кабинете, ее длительность обычно не превышает 20-30 минут. После процедуры показано ношение компрессионного трикотажа.
Микропенная склеротерапия отличается от обычной тем, что в капиллярные образования вводится склерозант в виде очень мелкой пены. Такая консистенция обеспечивает создание внутри склерозируемого сосуда объема действующего вещества, в несколько раз превышающего объем исходного раствора. Это существенно увеличивает эффективность склерозирования и сводит к минимуму риск побочных явлений, таких как флебиты и тромбозы. Дополнительное преимущество метода заключается в значительном повышении качества визуального контроля проведения манипуляций и возможности распределения препарата по венам с использованием мануальных методик.
Лазерная коагуляция производится на косметологическом лазере QuadroStar 532 (Германия). По сравнению с традиционным КТР-лазером, использующимся в большинстве клиник, данное устройство характеризуется существенно большими мощностью и надежностью. Опция эпидермального охлаждения обеспечивает максимальный комфорт для пациента и сводит к минимуму риск травмирования тканей в ходе манипуляций.
В процессе процедуры капиллярным образованиям наносится тепловое повреждение без затрагивания окружающих тканей. Излучаемый лазером свет превосходно поглощается гемоглобином и в разы слабее — меланином, а на остальные компоненты кожи не оказывается даже минимального воздействия.
Показания и противопоказания к склерозированию
Данный метод лечения может применяться на любой стадии геморроя. Более того, он является одним из экстренных, если уже возникло кровотечение из узлов. Также он может применяться как подготовительный этап к операции по удалению крупных узлов. Склерозирование применяется при лучевом проктите и при язвенных колитах с длительным кровотечением в анамнезе, а также во время беременности, если другие методы лечения противопоказаны или неэффективны. Противопоказано применять этот метод при следующих заболеваниях:
- Гнойные и бактериальные инфекции прямокишечно-анальной области и промежности (парапроктит, трещины анальной области).
- Аллергические реакции на препарат.
- Обострение общих хронических заболеваний.
При наличии других патологических состояний целесообразность проведения процедуры определяет лечащий врач.
Подготовка к процедуре
Склеротерапия сосудистых звездочек и любых других варикозных сосудов не требует специальных подготовительных мероприятий. Она выполняется амбулаторно, без госпитализации и может быть проведена по предварительной записи в любое удобное для пациента/пациентки время.
Перед этим врач-флебологМеждународной клиники Медика24 проводит первичную консультацию, проводит осмотр, опрос, собирает анамнез. Он должен исключить противопоказания к проведению процедуры — это беременность, наличие воспаления в области варикозных сосудов, тромбофилия, нарушение свертываемости крови, декомпенсированная сердечная недостаточность, аллергия на склерозанты, атеросклероз (атеросклеротические бляшки в варикозных сосудах в области склерозирования).
Перед проведением процедуры назначаются обычные в таких случаях обследования — коагулограмма, анализы крови, флюорография, ЭКГ.
Перед лечением варикозного расширения вен нижних конечностей выполняется УЗИ сосудов ног для определения объемов и мест введения склерозирующих препаратов, необходимого объема.
Хирургические вмешательства
В отделении сосудистой хирургии проводятся операции, нацеленные на восстановление функциональности вен и артерий ног. Иногда они необходимы для облегчения состояния или устранения косметических дефектов (резекция варикозно расширенных узлов). Но чаще такие манипуляции проводятся в отягченных состояниях, когда целью специалистов становится сохранение конечности или ее полноценного функционирования.
Наиболее распространенные процедуры, проводимые в отделении сосудистой хирургии:
- Шунтирование (бедренно-берцовое, линейное аорто-бедренное, бедренно-подколенное);
- Артериализация венозного кровотока стоп и голеней;
- Кроссэктомия;
- Флебэктомия (удаление вен нижних конечностей);
- Эндартерэктомия;
- Профундопластика;
- Тромбэктомия глубоких вен нижних конечностей;
- Склеротерапия;
- Ангиопластика;
- Стентирование;
- Эндовенозная лазерная коагуляция и эндовазальная лазерная коагуляция (ЭВЛК / ЭВЛО);
- Системный или регионарный тромболизис (искусственное растворение тромбов в сосудах);
- Криостриппинг;
- Эндопротезирование аневризм;
- Баллонная ангиопластика, комбинированная со стентированием.
Любое вмешательство подбирается в строгом соответствии с текущими потребностями пациента, общим состоянием здоровья, прогнозами. Операция возможна не во всех случаях, и учет противопоказаний исключительно важен в подборе адекватного лечения.
Антицеллюлитные процедуры
Статистика безжалостна ― свыше чем у 90% представительниц прекрасного пола есть целлюлит на теле, который расположился в наиболее проблемных местах. Патология поражает бедра, ягодицы, область живота, предплечий рук. Безжалостная борьба с липодистрофией ведется всеми доступными методами.
Подбирать процедуры против целлюлита надо индивидуально, так как универсальных технологий в косметологии не существует. Должны учитываться результаты диагностики, возраст пациента и другие не менее важные факторы. Наилучший эффект дает комплексный подход, при котором антицеллюлитная программа в салоне объединяется с рядом соблюдаемых пациентом условий. Среди них диетическое питание, уход за кожей, физическая активность.
Использование косметики из масс-маркета неэффективно, обертывания являются лишь сопутствующими процедурами
Дать полноценный эффект все это не может, важно своевременно подключать профессиональные салонные процедуры от целлюлита и его проявлений. При этом важно, чтобы назначениями занимался квалифицированный врач с медицинским образованием
Этапы ультразвукового склерозирования
Пациенту необходимо подготовиться к процедуре заранее. Для этого он консультируется с проктологом, при необходимости обследуется (лабораторные общие анализы крови и мочи, биохимический анализ крови). За два дня до операции пациенту необходимо пройти подготовку кишечника за счет диеты (протертая пища, каши, супы) и мягких слабительных средств. Манипуляция осуществляется по следующему алгоритму: 1. Пациент располагается на кушетке, лежа на боку с согнутыми ногами, или в гинекологическом кресле, тогда ноги лежат на подставках. 2. Специальный полый инструмент – аноскоп вводят в прямую кишку и устанавливают таким образом, чтобы в его просвете был хорошо виден геморроидальный узел. 3. В аноскоп аккуратно вводят шприц с тонкой иглой, которой осуществляют инъекцию склерозанта. 4. После инъекции нужно немного подержать иглу в узле, чтобы препарат не вытек обратно. 5. После извлечения иглы сразу же вводят тонкий ультразвуковой датчик, подводят его к склерозированному узлу. Таким образом, излучение воздействует прямо на узел. 6. После завершения процедуры пациенту предлагается некоторое время полежать, а затем он может отправляться домой. Несмотря на малый объем процедуры, пациенту рекомендован повторный осмотр врача-колопроктолога для контроля результатов лечения.
Боли в спине у беременных со сколиозом
Почти все женщины, в той или иной форме, испытывают умеренные боли в спине во время беременности, поэтому может быть трудно, отличить, связана ли боль со сколиозом или беременностью. В частности, 50% всех беременных женщин испытывают боли в пояснице.
Физическое здоровье и уже существующие до беременности проблемы со спиной могут оказывать влияние на болевые проявления во время беременности. Именно поэтому, лучше всего, до беременности привести тело в хорошую физическую форму и провести адресное лечение имеющихся проблем спины. Сильная боль в спине нередко исключает возможность проведения упражнений во время беременности.
Боль в спине может начаться до 12-й недели беременности и может продолжаться до 6 месяцев после родов. Во время 9-го месяца беременности боли в спине наблюдаются у 50% женщин. Различные исследования определили факторы риска, способствующие развитию болей в пояснице во время беременности. Наибольшими факторами риска появления болей в спине во время беременности являются наличие проблем со спиной до беременности или наличие предыдущих беременностей. Во время беременности женщины могут испытывать различные типы болей в пояснице .
Боль в пояснице может быть локальной или же с иррадиацией в ноги.
Эта боль возникает за счет постуральных изменений, которые происходят во время беременности и необходимы для сохранения баланса тела в вертикальном положении, пока плод растет. Растущий вес беременной распределяется в основном в брюшной области. Мышцы живота становятся менее эффективными для сохранения правильной осанки, потому что растущая матка растягивает мышцы и уменьшает их тонус. Исследования показали, что вначале поясничный лордоз остается тем же, или увеличивается незначительно. Центр тяжести в целом сдвигается кзади и книзу, по мере того, как позвоночник движется кзади от центра тяжести. Небольшой процент болей в пояснице во время беременности может быть связан с пояснично-крестцовым радикулитом, но это бывает редко.
Большие гормональные изменения во время беременности обусловлены увеличением выработки эстрогена, прогестерона и окситоцина. Они помогают расслабить связки таза и нижней части позвоночника, чтобы облегчить рождение ребенка.
Хотя и существуют опасения, что гормональные колебания могут привести к прогрессированию искривления позвоночника, большинство исследований показывают, что изменения степени сколиоза встречаются не часто, особенно если степень искривления стабильна в начале беременности. Нестабильность суставов является более выраженной у повторнородящих женщин, чем во время первой беременности. Как только мышцы живота растягиваются для аккомодации растущего плода, их функциональная роль в стабилизации таза уменьшается. Эта функция переходит к мышцам спины, которые становятся напряженными и дополнительная нагрузка на эти мышцы обусловлена также гиперлордозом.
Крестцово-подвздошная боль: может иррадиировать до бедра, иногда до уровня колена и редко к икроножной мышце. Эта боль встречается в четыре раза чаще, чем боль в пояснице. Крестцово-подвздошные боли обычно продолжаются нескольких месяцев и после родов. Считается, что 20% — 30% беременных женщин испытывают как поясничные, так и крестцово-подвздошные боли. Мобильность в крестцово-подвздошных суставах может резко увеличиться во время беременности, вызывая дискомфорт, когда происходит растяжение связочных структур с наличием большого количества болевых рецепторов.
Ночная боль: боль в пояснице может беспокоить ночью в положение, лежа, и возможно, связана с накоплением усталости мышц в течение дня, которое в итоге приводит к появлению болей в спине ночью. Биомеханический стресс в течение целого дня из-за дисфункции крестцово-подвздошного сустава или механическая боль в пояснице из-за нарушения осанки также могут приводить к появлению симптомов в вечернее время. Изменения кровообращения во время беременности также могут способствовать болям в ночные часы. Некоторые женщины испытывают только боли в ночные часы ,у других же могут быть и ночные боли в пояснице и боли в пояснице или крестцово-подвздошные боли